La prise en charge du handicap auditif est un enjeu majeur dans notre société. En France, on dénombre environ 5,5 millions de personnes malentendantes1, soit environ 8,6 % de la population. Certaines formes de surdité apparaissent au cours de la vie, que ce soit du fait d’événements extérieurs (p.ex. traumatisme acoustique) ou par l’effet naturel du vieillissement. On parle dans ce dernier cas de presbyacousie, une pathologie causée principalement par la dégénérescence de certaines cellules de la cochlée et du nerf auditif et qui se traduit par une diminution progressive de la capacité de l’oreille à transmettre l’information sonore au cerveau.
La surdité est néanmoins beaucoup plus qu’une simple déficience sensorielle. Dans une société majoritairement normoentendante, où la communication parlée et les signaux sonores jouent un rôle prépondérant, la presbyacousie peut avoir des effets préjudiciables sur de très nombreux aspects de l’existence2. En particulier, la vie sociale des personnes touchées s’en trouve fortement affectée : la presbyacousie est particulièrement délétère pour la compréhension en présence d’un bruit de fond, c’est-à-dire dans nombre de situations quotidiennes (p.ex., discussions de groupe, au restaurant ou dans n’importe quel brouhaha) et peut engendrer de fait un sentiment d’isolement. Il est maintenant avéré que la malentendance est associée à un risque accru de déclin cognitif et de dépression et à une baisse d’espérance de vie [3].
Malgré ces conséquences potentiellement sévères, seul un faible pourcentage des adultes atteints de surdité demandent à être appareillés (entre 20 % et 30 % selon les estimations [1]) – un chiffre à mettre en regard du taux de personnes se munissant de lunettes lorsqu’elles ressentent une perte d’acuité visuelle (plus de 85 %). Le taux d’abandon suite à l’essai d’audioprothèses est également non négligeable [4], ainsi que le degré d’insatisfaction, en contraste là encore avec le port de corrections visuelles. Plusieurs facteurs contribuent à ces différences : faible prise en charge des aides auditives par la Sécurité sociale, regard porté par la société sur les problèmes d’audition, etc. [4]. Mais l’une des causes d’abandon tient probablement à la déconvenue des utilisatrices et utilisateurs face à l’efficacité limitée des systèmes d’audioprothèse actuels. Comparées aux lunettes, qui permettent un rétablissement quasi total de la vision, les prothèses auditives n’apportent dans la plupart des cas qu’un bénéfice restreint, tout particulièrement en environnement bruyant3. À l’évidence, si l’objectif visé est de compenser les pertes liées à la presbyacousie pour réduire le handicap, un système qui ne permet pas l’écoute dans l’ensemble des conditions usuelles n’est pas satisfaisant. Pourquoi alors les chercheurs et les constructeurs d’aide auditive n’ont-ils pas encore développé une aide auditive parfaite, corrigeant exactement le déficit sensoriel de la personne appareillée ? Pour le comprendre, il est nécessaire de distinguer deux composantes de la presbyacousie : les pertes de sensibilité et les pertes supraliminaires4.
Les pertes de sensibilité
L’aspect le plus évident de la surdité est la perte de sensibilité auditive : les sons deviennent globalement moins audibles, voire carrément inaudibles pour les intensités les plus faibles. Dans la majorité des cas de presbyacousie, cette perte de sensibilité de l’oreille est plus marquée pour les fréquences aiguës que pour les fréquences graves – on parle alors de « pertes hautes fréquences » ou de « pertes en pente de ski ». Ce déficit peut aisément être diagnostiqué et quantifié au moyen d’un audiogramme, un examen d’audiométrie au cours duquel le patient ou la patiente doit détecter des bips de différentes fréquences et d’intensité de plus en plus faible. À l’issue de ce test, on obtient la courbe des seuils auditifs, c’est-à-dire les intensités minimales audibles pour chaque fréquence, comme dans l’exemple ci-dessous :
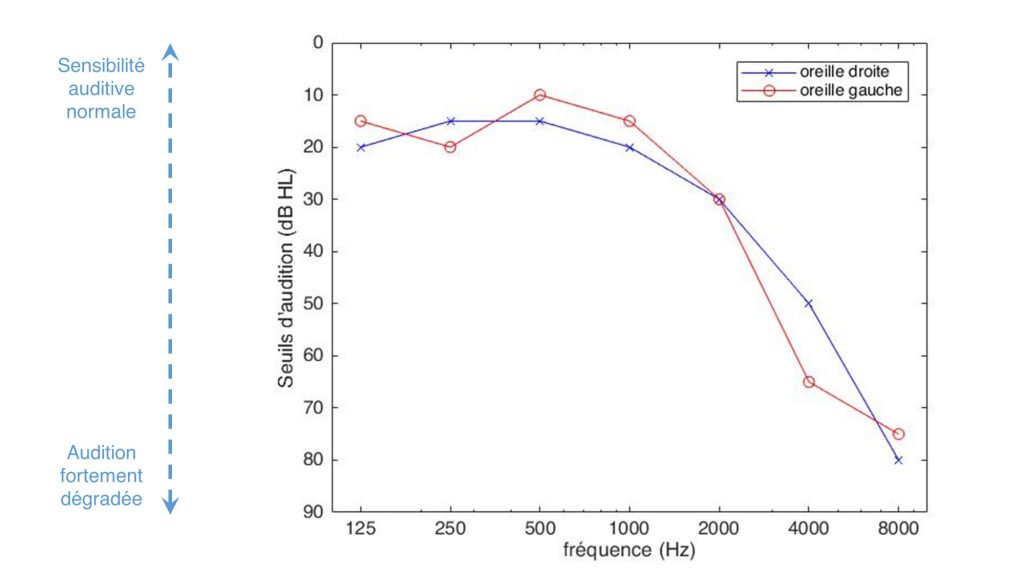
Exemple d’audiogramme typique d’une perte auditive « en pente de ski ». Ce graphique représente les pertes mesurées pour chacune des deux oreilles, à différentes fréquences. Il apparaît ici clairement que la sensibilité est meilleure dans les basses fréquences (autour de 125 Hz) que dans les hautes fréquences (autour de 8000 Hz)
L’audiogramme permet au médecin ORL d’obtenir une vision d’ensemble de la sensibilité de l’oreille testée, de détecter une éventuelle gamme de fréquence où les seuils perceptifs seraient moins bons que la norme, et ainsi d’ébaucher une caractérisation du profil de surdité du patient ou de la patiente. Sa simplicité de mise en œuvre fait de l’audiogramme le premier et principal outil quantitatif employé dans un bilan auditif pour estimer la sévérité de la presbyacousie.
En résumé, la perte de sensibilité auditive consiste en une déformation superficielle du son au niveau de l’oreille interne : les différentes fréquences qui le composent sont plus ou moins atténuées, si bien qu’une partie de l’information acoustique n’est plus transmise au cerveau.
L’aide auditive corrige la sensibilité, mais ne rétablit pas une perception auditive normale
Dans ce contexte, le rôle de l’aide auditive semble évident : compenser l’atténuation des sons causée par la perte de sensibilité au moyen un dispositif amplificateur externe, et rétablir ainsi des seuils auditifs normaux. Sur la base de l’audiogramme, l’audioprothésiste règle individuellement l’aide auditive pour que celle-ci corrige exactement la perte de sensibilité du patient ou de la patiente. Correctement ajustée, la prothèse rétablit effectivement les seuils auditifs normaux : les sons faibles qui n’étaient plus perçus du fait de la surdité redeviennent audibles5.
Malheureusement, dans la plupart des cas, cette approche n’est pas suffisante pour rétablir une perception auditive normale. Une plainte récurrente chez les personnes appareillées est « j’entends, mais je ne comprends pas ». Ainsi, les sons de parole amplifiés et à nouveau audibles demeurent parfois inintelligibles. Comme souligné plus haut, ce problème est en outre particulièrement marqué en présence d’un bruit de fond. Constatant que cette situation ne pouvait être améliorée par un meilleur réglage de l’amplification et que, de plus, la sensibilité auditive mesurée par l’audiogramme n’expliquait pas entièrement les capacités de compréhension orale dans le bruit, certains chercheurs ont dans les années 70 émis l’hypothèse que la surdité n’était pas uniquement une question de perte de sensibilité et que d’autres formes de déficit auditif devaient également contraindre la perception de la parole, notamment en environnement bruyant [5].
Les pertes supraliminaires
Même si les pertes auditives neurosensorielles, notamment la presbyacousie, se traduisent par des pertes de sensibilité aisément diagnosticables et le plus souvent remédiables par un appareillage adapté, elles entraînent également d’autres déficits. On regroupe ces derniers sous le nom de pertes supraliminaires – étymologiquement : pertes situées au-dessus du seuil de perception. Les pertes supraliminaires n’affectant pas les seuils auditifs, elles ne peuvent être détectées par les examens auditifs standard comme l’audiogramme. C’est pourquoi on parle souvent également de pertes auditives cachées. J’ai déjà évoqué l’impact des troubles supraliminaires sur la perception de la parole dans un précédent billet relatant les résultats d’une étude publiée en 2019 par notre équipe [6].
Les pertes supraliminaires sont multiples, complexes, et variables selon les individus. L’une d’elle est critique dans le cas de la presbyacousie : la synaptopathie auditive [7]. Elle est liée à la dégénérescence des cellules du nerf auditif, un processus physiologique lié à l’âge, mais qui peut être accéléré et amplifié par l’exposition au bruit. Lorsque les neurones qui relient l’oreille interne au cerveau meurent (déafférentation), une partie de l’information acoustique n’est plus transmise, et ne peut donc plus être perçue. Ce déficit est cependant différent de celui lié aux pertes de sensibilité : les neurones auditifs endommagés étant spécifiques à une certaine gamme d’intensités sonores, la surdité causée par la synaptopathie n’affecte souvent que les sons médiums et forts, en laissant intacts les sons de faible intensité. Ceci explique pourquoi elle passe inaperçue à l’audiogramme, examen qui repose sur des niveaux sonores très faibles (autour de 20 décibels), tout en affectant la compréhension à un niveau sonore conversationnel courant (entre 60 et 70 décibels).
L’aide auditive ne corrige pas les pertes supraliminaires
Que se passe-t-il lorsqu’une personne souffrant de presbyacousie écoute une conversation au travers d’une aide auditive ? Comme on l’a vu dans la première partie de ce billet, l’appareillage rétablit efficacement la perception des sons de faible intensité. En revanche, l’amplification ne peut en aucun cas corriger la dégradation des sons d’intensité moyenne ou forte liées à la synaptopathie. Autrement dit, l’audioprothèse est relativement inefficace à des niveaux sonores correspondant à un brouhaha ambiant, d’où les difficultés souvent rencontrées par les personnes appareillées pour la compréhension en présence d’un bruit de fond. Comme nous l’avons souligné plus haut la synaptopathie n’est qu’une forme particulière des pertes supraliminaires. D’autres déficits concourent également à cette dégradation irrémédiable des sons.
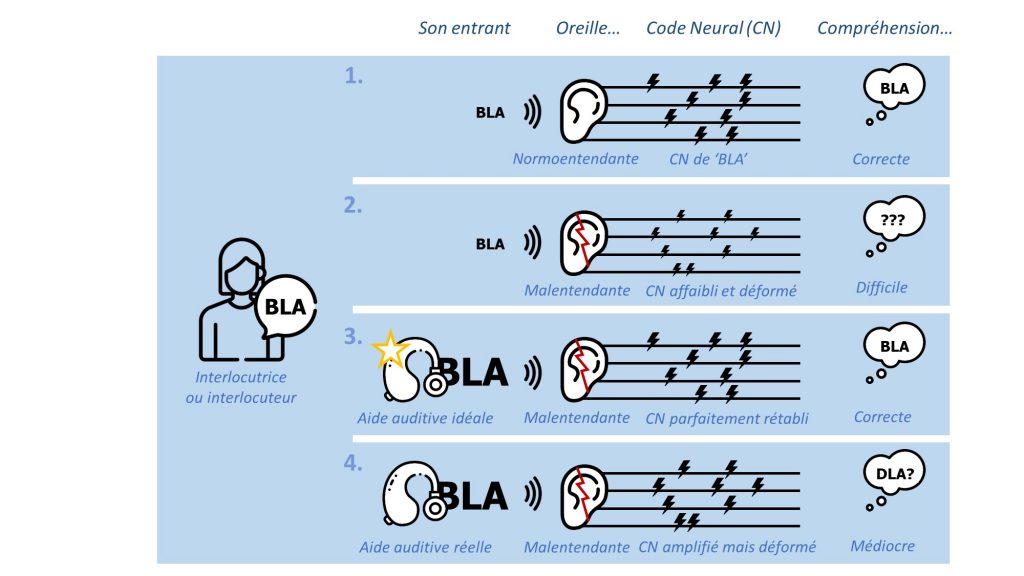
Illustration schématique de la situation de compréhension par une auditrice ou un auditeur normoentendant (ligne 1), malentendant non-appareillé (ligne 2), et malentendant appareillé (lignes 3 et 4). Dans ce dernier cas sont représentés le résultat attendu d’une aide auditive idéale (ligne 3) et celui obtenu en réalité (ligne 4).
Le schéma ci-dessus illustre de façon plus générale cette impossibilité théorique. Lorsqu’un son de parole (ici « bla ») atteint une oreille normoentendante, il est converti en une série d’impulsions électriques dans le nerf auditif qui forment le code neural de ce son, alors correctement interprété par le cerveau comme la marque de la perception d’un « bla » (ligne 1). Dans le cas d’une oreille malentendante non-appareillée, en revanche, ce code neural est affaibli par les pertes de sensibilité et déformé par les pertes supraliminaires, si bien que le son est difficilement reconnaissable par l’auditeur ou l’auditrice (ligne 2). L’objectif d’une aide auditive « idéale » serait de rétablir le code neural en traitant le signal sonore en entrée. Autrement dit, le code neural du « bla » après traitement par l’audioprothèse puis transduction par l’oreille malentendante (ligne 3) devrait être le plus similaire possible au code neural du son « bla » perçu directement par une oreille normoentendante (ligne 1). En pratique, cependant, la présence de pertes supraliminaires rend ce rétablissement parfait impossible (ligne 4). L’amplification fournie par l’audioprothèse compense les pertes de sensibilité (les impulsions électriques du code neural sont renforcées) mais les pertes supraliminaires causent une altération profonde dans l’organisation même de ces impulsions, qui ne peut être corrigée par l’audioprothèse (comparez le code neural entre les lignes 1 et 4). De ce fait, la perception du son « bla », même renforcée par l’aide auditive, demeure imparfaite et fragile.
En résumé, contrairement à la presbytie qui correspond à une diminution du pouvoir d’accommodation du cristallin et peut donc être totalement corrigée par le port de lunettes, la presbyacousie ne se limite pas à une perte de sensibilité de l’oreille – compensable par une audioprothèse. Du fait des troubles supraliminaires, le déficit auditif ne s’apparente pas à une simple déformation des sons lors de leur analyse par l’oreille mais plutôt à une altération profonde des représentations, à tel point que ces dernières ne sauraient être rétablies par un quelconque dispositif externe.
Que peut l’aide auditive contre les pertes supraliminaires ?
Dans ce contexte, la seule assistance contre les pertes supraliminaires qui puisse être apportée par une aide auditive est d’ordre palliatif : il ne s’agit plus, alors, de corriger le déficit mais de prétraiter le son de façon à limiter au maximum les situations d’écoute dans le bruit. Ainsi, la plupart des modèles d’audioprothèse actuels comprennent, outre l’amplification, des dispositifs additionnels (processeurs vocaux, microphones directionnels…) visant à renforcer les sources sonores pertinentes – par exemple la voix de notre interlocuteur ou de notre interlocutrice – tout en réduisant l’intensité des bruits environnants. Les ingénieurs et chercheurs déploient dans ce domaine une grande ingéniosité et un large éventail de techniques de traitement du signal. Mentionnons à titre d’exemple le projet COCOHA qui vise à connecter l’aide auditive à une interface cerveau machine afin d’amplifier de façon sélective la source sonore à laquelle l’auditeur ou l’auditrice prête attention. Ces procédés constituent des béquilles utiles dans certaines situations particulières mais, à l’heure actuelle, n’offrent qu’un gain modeste de façon générale.
Conclusions
Dans ce qui précède, nous avons vu que les pertes supraliminaires condamnent définitivement le projet d’une aide auditive « idéale » qui compenserait parfaitement le déficit sensoriel de son utilisateur ou de son utilisatrice. Plusieurs conclusions peuvent être tirées de cette constatation :
- Pour une personne malentendante, le renfort procuré par une aide auditive, sans être parfait, est néanmoins profitable. Le taux important d’abandon à la suite d’un essai d’appareillage est, je pense, en partie dû à l’idée erronée que les pertes auditives seraient fondamentalement une perte de sensibilité. Ceci peut conduire à des attentes trop élevées de l’utilisateur ou de l’utilisatrice vis-à-vis de son audioprothèse, envisagée comme un système d’amplification parfait, et donc à une inévitable déconvenue [4]. Au contraire, il me semble essentiel de souligner que, contrairement à la correction visuelle, la correction auditive est nécessairement imparfaite. Néanmoins, je voudrais souligner à nouveau que cette correction, même partielle, permet de pallier au moins une partie du problème. De plus, de récentes études ont montré que le port d’aides auditives permet de limiter efficacement les risques de démence et de dépression associés aux pertes auditives [3] et améliore le bien être ressenti à long terme [8]. Ce billet ne doit donc pas être lu comme une remise en question du principe de l’audioprothèse, mais comme une tentative de réponse aux interrogations des personnes confrontées à ce qui leur semble être un mauvais fonctionnement de leur aide auditive.
- Étant donné que, en l’état actuel des recherches, aucun système ne permet de rétablir parfaitement l’audition suite à des pertes neurosensorielles, on ne saurait trop mettre l’accent sur le rôle de la prévention auditive. De nombreux facteurs extérieurs tels que la surexposition au bruit peuvent être évités, à l’échelle individuelle (en favorisant la sensibilisation aux risques – voir le site de la Journée Nationale de l’Audition) et collective (par exemple en encadrant de manière plus stricte les sources de bruit liées à l’urbanisation)
- Enfin, comme souligné dans l’introduction, la compensation du déficit ne représente qu’une face de la réduction du handicap. L’autre versant, souvent complémentaire, consiste à adapter les modes d’organisation de la société à la variété des individus. Dans le cas de la presbyacousie, on mentionnera notamment la généralisation du sous-titrage et l’installation de systèmes de Boucle à Induction Magnétique (BIM) – voir notamment le site Audition et Vie qui développe ces questions.
Références scientifiques
[1] L. Haeusler, T. De Laval, et C. Millot, « Étude quantitative sur le handicap auditif », DREES, Document de travail 131, 2014.
[2] B. Mottez, « A s’obstiner contre les déficiences, on augmente souvent le handicap : l’exemple des sourds », socsoc, vol. 9, no 1, p. 20‑32, 1977, doi: https://doi.org/10.7202/001390ar.
[3] H. Amieva, C. Ouvrard, C. Meillon, L. Rullier, et J.-F. Dartigues, « Death, Depression, Disability, and Dementia Associated With Self-reported Hearing Problems: A 25-Year Study », J. Gerontol. A Biol. Sci. Med. Sci., vol. 73, no 10, p. 1383‑1389, 11 2018, doi: 10.1093/gerona/glx250.
[4] A. McCormack et H. Fortnum, « Why do people fitted with hearing aids not wear them? », Int J Audiol, vol. 52, no 5, p. 360‑368, mai 2013, doi: 10.3109/14992027.2013.769066.
[5] R. Plomp, « Auditory handicap of hearing impairment and the limited benefit of hearing aids », J. Acoust. Soc. Am., vol. 63, no 2, p. 533‑549, févr. 1978.
[6] L. Varnet, C. Langlet, C. Lorenzi, D. S. Lazard, et C. Micheyl, « High-Frequency Sensorineural Hearing Loss Alters Cue-Weighting Strategies for Discriminating Stop Consonants in Noise », Trends Hear, vol. 23, nov. 2019, doi: 10.1177/2331216519886707.
[7] P. Z. Wu, L. D. Liberman, K. Bennett, V. de Gruttola, J. T. O’Malley, et M. C. Liberman, « Primary Neural Degeneration in the Human Cochlea: Evidence for Hidden Hearing Loss in the Aging Ear », Neuroscience, vol. 407, p. 8‑20, mai 2019, doi: 10.1016/j.neuroscience.2018.07.053.
[8] B. Gopinath et al., « Hearing handicap, rather than measured hearing impairment, predicts poorer quality of life over 10 years in older adults », Maturitas, vol. 72, no 2, p. 146‑151, juin 2012, doi: 10.1016/j.maturitas.2012.03.010.
Remerciements
Merci à Jean-Pierre Varnet pour la relecture. L’illustration de l’article est une photo extraite de ‘Twin Peaks: The Return’.
Notes
1 Ces chiffres sont issus d’une large enquête statistique réalisée par la DREES en 2008-2009 sur un échantillon de 39 000 personnes. Ils correspondent aux limitations fonctionnelles auditives moyennes à totales. Ce pourcentage s’élève en réalité avec la tranche d’âge, passant de 1 % chez les moins de 20 ans à 11 % entre 50 à 60 ans. [1]
2 Rappelons ici la distinction opérée par le sociologue Bernard Mottez entre déficience et handicap : « La déficience et le handicap sont les deux faces d’une même réalité. La première renvoie à son aspect physique, la deuxième à son aspect social. […] Une même déficience ne représente pas le même handicap selon les orientations et les modes d’organisation des sociétés » [2]
3 À noter cependant qu’on observe une grande variabilité interindividuelle au niveau des performances post-appareillage et de la satisfaction subjective – voir également la conclusion de ce billet.
4 Ces deux composantes ne sont pas spécifiques à la presbyacousie mais se retrouvent dans toutes les autres formes de surdités neurosensorielles.
5 Ceci n’est néanmoins pas possible dans tous les cas. Les déficits de sensibilité les plus sévères peuvent indiquer une perte irrémédiable de certaines fréquences, impossible à contrebalancer par une amplification.

Article très intéressant et compréhensible pour une néophyte. Je comprends mieux pourquoi effectivement les personnes de mon entourage « appareillées » constatent que leur audition n’est pas revenue « comme avant ». Et je note les conseils de prévention auditive et de diagnostic précoce de pertes d’audition.
Il est important que les recherches continuent à améliorer la correction du déficit auditif, c’est un vrai handicap pour suivre une conversation lorsqu’il y a beaucoup de personnes.
Marie Anne Pralet